Environ 1,2 % de la population recevra un diagnostic de cancer de la thyroïde au cours de sa vie. Au cours des 40 dernières années, grâce à la généralisation de l'imagerie et à l'introduction de la ponction biopsie à l'aiguille fine, le taux de détection du cancer de la thyroïde a considérablement augmenté et son incidence a triplé. Le traitement du cancer de la thyroïde a progressé rapidement ces 5 à 10 dernières années, avec l'approbation réglementaire de nombreux nouveaux protocoles.
L'exposition aux rayonnements ionisants durant l'enfance était fortement associée au cancer papillaire de la thyroïde (1,3 à 35,1 cas/10 000 personnes-années). Une étude de cohorte ayant examiné 13 127 enfants de moins de 18 ans vivant en Ukraine après l'accident nucléaire de Tchernobyl en 1986 pour le cancer de la thyroïde a identifié 45 cas de cancer de la thyroïde avec un excès de risque relatif de 5,25/Gy. Il existe également une relation dose-réponse entre les rayonnements ionisants et le cancer de la thyroïde. Plus l'âge auquel les rayonnements ionisants ont été reçus est jeune, plus le risque de développer un cancer de la thyroïde lié aux rayonnements est élevé, et ce risque a persisté près de 30 ans après l'exposition.
La plupart des facteurs de risque de cancer de la thyroïde sont immuables : l’âge, le sexe, l’origine ethnique et les antécédents familiaux de cancer de la thyroïde sont les principaux facteurs prédictifs. Plus l’âge est avancé, plus l’incidence est élevée et plus le taux de survie est faible. Le cancer de la thyroïde est trois fois plus fréquent chez les femmes que chez les hommes, un taux globalement stable. Une variation génétique germinale chez 25 % des patients atteints d’un carcinome médullaire de la thyroïde est associée à des syndromes tumoraux endocriniens multiples héréditaires de type 2A et 2B. 3 % à 9 % des patients atteints d’un cancer de la thyroïde bien différencié présentent une hérédité.
Le suivi de plus de 8 millions de résidents danois a montré que le goitre nodulaire non toxique est associé à un risque accru de cancer de la thyroïde. Dans une étude de cohorte rétrospective portant sur 843 patients ayant subi une chirurgie thyroïdienne pour un nodule thyroïdien unilatéral ou bilatéral, un goitre ou une maladie thyroïdienne auto-immune, des taux de thyrotropine sérique (TSH) préopératoires élevés ont été associés au cancer de la thyroïde : 16 % des patients présentant un taux de TSH inférieur à 0,06 mUI/L ont développé un cancer de la thyroïde, tandis que 52 % des patients présentant un taux de TSH ≥ 5 mUI/L ont développé un cancer de la thyroïde.
Les personnes atteintes d'un cancer de la thyroïde ne présentent souvent aucun symptôme. Une étude rétrospective portant sur 1 328 patients atteints de cancer de la thyroïde, menée dans 16 centres de quatre pays, a montré que seulement 30 % (183/613) présentaient des symptômes au moment du diagnostic. Les patients présentant une masse cervicale, une dysphagie, une sensation de corps étranger et un enrouement sont généralement plus gravement atteints.
Le cancer de la thyroïde se présente traditionnellement sous la forme d'un nodule thyroïdien palpable. L'incidence du cancer de la thyroïde dans les nodules palpables est estimée à environ 5 % et 1 %, respectivement, chez les femmes et les hommes dans les régions du monde où l'apport en iode est adéquat. Actuellement, environ 30 à 40 % des cancers de la thyroïde sont détectés par palpation. D'autres approches diagnostiques courantes incluent l'imagerie non liée à la thyroïde (par exemple, échographie carotidienne, imagerie cervicale, rachidienne et thoracique) ; les patients atteints d'hyperthyroïdie ou d'hypothyroïdie n'ayant pas touché les nodules bénéficient d'une échographie thyroïdienne ; les patients présentant des nodules thyroïdiens ont bénéficié d'une nouvelle échographie ; un cancer thyroïdien occulte a été découvert de manière inattendue lors de l'examen anatomopathologique postopératoire.
L'échographie est la méthode privilégiée pour évaluer les nodules thyroïdiens palpables ou d'autres signes d'imagerie. L'échographie est extrêmement sensible pour déterminer le nombre et les caractéristiques des nodules thyroïdiens, ainsi que les facteurs de risque associés au risque de malignité, tels que les irrégularités marginales, un foyer échogène ponctué et fort et un envahissement extrathyroïdien.
Actuellement, le surdiagnostic et le surtraitement du cancer de la thyroïde constituent un problème auquel de nombreux médecins et patients accordent une attention particulière. Les cliniciens devraient s'efforcer de l'éviter. Cependant, cet équilibre est difficile à atteindre, car tous les patients atteints d'un cancer de la thyroïde avancé et métastatique ne ressentent pas les nodules thyroïdiens, et tous les diagnostics de cancer de la thyroïde à faible risque ne sont pas évitables. Par exemple, un microcarcinome thyroïdien occasionnel, qui peut ne jamais provoquer de symptômes ni entraîner le décès, peut être diagnostiqué histologiquement après une intervention chirurgicale pour une maladie thyroïdienne bénigne.
Les thérapies interventionnelles mini-invasives, telles que l'ablation par radiofréquence guidée par échographie, l'ablation par micro-ondes et l'ablation par laser, offrent une alternative prometteuse à la chirurgie lorsqu'un cancer de la thyroïde à faible risque nécessite un traitement. Bien que les mécanismes d'action des trois méthodes d'ablation diffèrent légèrement, ils sont fondamentalement similaires en termes de critères de sélection tumorale, de réponse tumorale et de complications postopératoires. Actuellement, la plupart des médecins s'accordent à dire que la tumeur idéale pour une intervention mini-invasive est un carcinome papillaire thyroïdien interne de moins de 10 mm de diamètre et à plus de 5 mm des structures thermosensibles telles que la trachée, l'œsophage et le nerf laryngé récurrent. La complication post-traitement la plus fréquente reste une lésion thermique accidentelle du nerf laryngé récurrent à proximité, entraînant un enrouement temporaire. Afin de minimiser les dommages aux structures environnantes, il est recommandé de maintenir une distance de sécurité par rapport à la lésion ciblée.
Plusieurs études ont démontré l'efficacité et la sécurité des interventions mini-invasives dans le traitement du microcarcinome papillaire de la thyroïde. Bien que ces interventions pour le cancer papillaire de la thyroïde à faible risque aient donné des résultats prometteurs, la plupart des études étaient rétrospectives et se concentraient sur la Chine, l'Italie et la Corée du Sud. De plus, aucune comparaison directe n'a été réalisée entre le recours aux interventions mini-invasives et la surveillance active. Par conséquent, l'ablation thermique guidée par échographie ne convient qu'aux patients atteints d'un cancer de la thyroïde à faible risque qui ne sont pas candidats à un traitement chirurgical ou qui préfèrent cette option thérapeutique.
À l'avenir, pour les patients atteints d'un cancer de la thyroïde cliniquement significatif, une thérapie interventionnelle mini-invasive pourrait constituer une autre option thérapeutique présentant un risque de complications inférieur à la chirurgie. Depuis 2021, des techniques d'ablation thermique sont utilisées pour traiter les patients atteints d'un cancer de la thyroïde de moins de 38 mm (T1b~T2) présentant des caractéristiques à haut risque. Cependant, ces études rétrospectives portaient sur une petite cohorte de patients (de 12 à 172) et une courte période de suivi (moyenne de 19,8 à 25,0 mois). Par conséquent, des recherches supplémentaires sont nécessaires pour comprendre l'intérêt de l'ablation thermique dans le traitement des patients atteints d'un cancer de la thyroïde cliniquement significatif.
La chirurgie reste la principale méthode de traitement des carcinomes différenciés de la thyroïde, suspectés ou confirmés cytologiquement. Le choix de la thyroïdectomie la plus appropriée (lobectomie ou thyroïdectomie totale) est controversé. Les patients subissant une thyroïdectomie totale présentent un risque chirurgical plus élevé que ceux subissant une lobectomie. Les risques de la chirurgie thyroïdienne incluent des lésions récurrentes du nerf laryngé, une hypoparathyroïdie, des complications liées aux plaies et la nécessité d'une supplémentation en hormones thyroïdiennes. Par le passé, la thyroïdectomie totale était le traitement privilégié pour tous les cancers différenciés de la thyroïde > 10 mm. Cependant, une étude réalisée en 2014 par Adam et al. a montré qu'il n'existait pas de différence statistiquement significative en termes de survie et de risque de récidive entre les patients subissant une lobectomie et ceux subissant une thyroïdectomie totale pour un cancer papillaire de la thyroïde de 10 mm à 40 mm sans caractéristiques cliniques à haut risque.
Par conséquent, la lobectomie est actuellement généralement privilégiée en cas de cancer unilatéral bien différencié de la thyroïde < 40 mm. La thyroïdectomie totale est généralement recommandée en cas de cancer bien différencié de la thyroïde de 40 mm ou plus et de cancer bilatéral de la thyroïde. Si la tumeur s'est propagée aux ganglions lymphatiques régionaux, une dissection des ganglions lymphatiques centraux et latéraux du cou doit être réalisée. Seuls les patients atteints d'un cancer médullaire de la thyroïde et de certains cancers thyroïdiens bien différenciés de grand volume, ainsi que les patients présentant une agression thyroïdienne externe, nécessitent un curage ganglionnaire central prophylactique. Un curage ganglionnaire latéral cervical prophylactique peut être envisagé chez les patients atteints d'un cancer médullaire de la thyroïde. Chez les patients suspects de carcinome médullaire héréditaire de la thyroïde, les taux plasmatiques de noradrénaline, de calcium et de parathormone (PTH) doivent être évalués avant la chirurgie afin d'identifier le syndrome NEM2A et d'éviter de passer à côté d'un phéochromocytome et d'une hyperparathyroïdie.
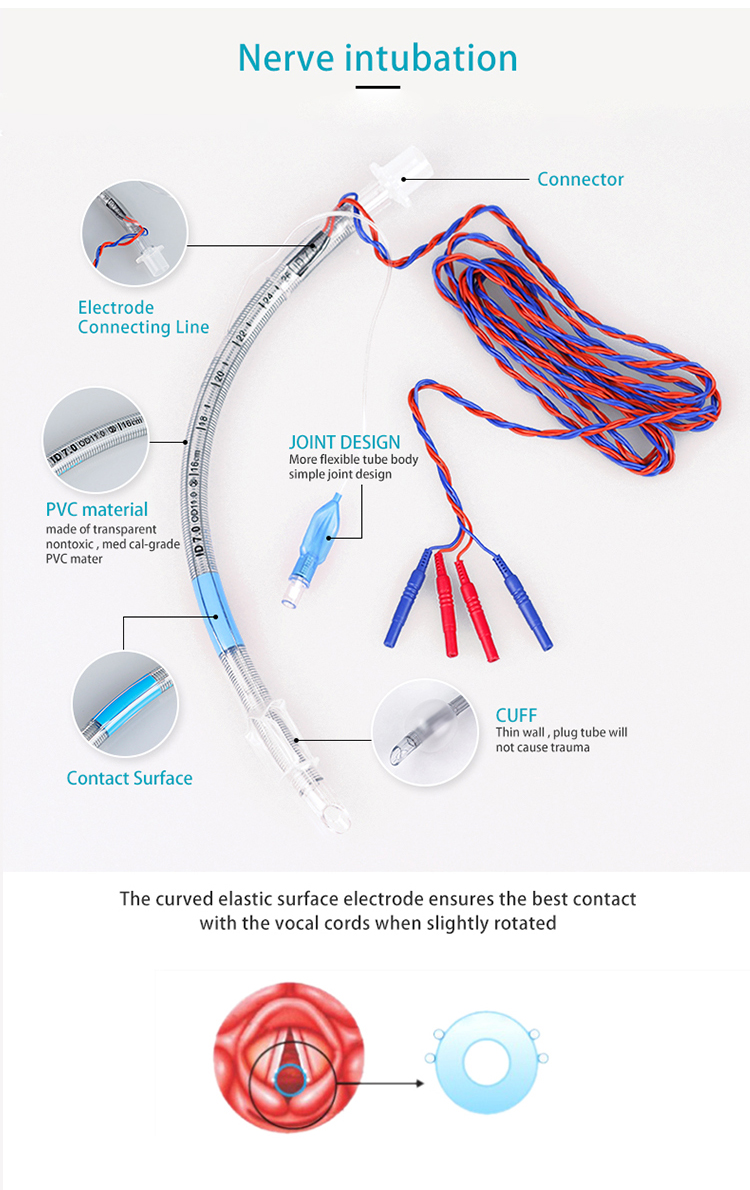
L'intubation nerveuse est principalement utilisée pour se connecter à un moniteur nerveux approprié afin de fournir une voie aérienne discrète et de surveiller l'activité musculaire et nerveuse peropératoire dans le larynx.
Cliquez ici pour le produit Tube endotrachéal EMG
Date de publication : 16 mars 2024