Face aux défis professionnels, aux difficultés relationnelles et à la pression sociale croissante, la dépression peut persister. Parmi les patients traités par antidépresseurs pour la première fois, moins de la moitié obtiennent une rémission durable. Les recommandations concernant le choix d'un médicament après l'échec d'un second traitement antidépresseur diffèrent, suggérant que, malgré la multitude de médicaments disponibles, les différences sont minimes. Parmi ces médicaments, celui qui présente le plus de preuves en faveur d'une augmentation du recours aux antipsychotiques atypiques.
Dans la dernière expérience, les données de l'essai ESCAPE-TRD sont présentées. L'essai a porté sur 676 patients souffrant de dépression, n'ayant pas répondu significativement à au moins deux antidépresseurs et prenant encore des inhibiteurs sélectifs de la recapture de la sérotonine ou des inhibiteurs de la recapture de la sérotonine et de la noradrénaline, tels que la venlafaxine ou la duloxétine. L'objectif de l'essai était de comparer l'efficacité du spray nasal d'eskétamine à celle de la quétiapine à libération prolongée. Le critère d'évaluation principal était la rémission à 8 semaines après la randomisation (réponse à court terme), et le critère d'évaluation secondaire clé était l'absence de récidive à 32 semaines après la rémission à 8 semaines.
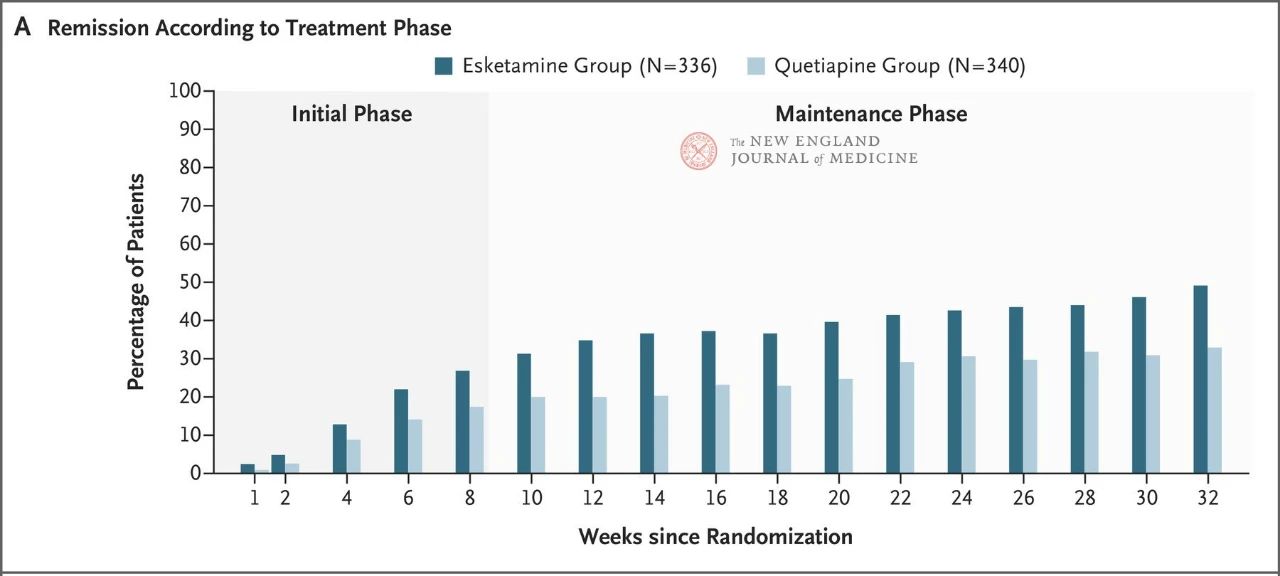
Les résultats ont montré qu'aucun des deux médicaments n'était particulièrement efficace, mais que le spray nasal d'eskétamine était légèrement plus efficace (27,1 % contre 17,6 %) (Figure 1) et présentait moins d'effets indésirables ayant conduit à l'arrêt du traitement à l'essai. L'efficacité des deux médicaments s'est améliorée au fil du temps : à la semaine 32, 49 % et 33 % des patients des groupes spray nasal d'eskétamine et quétiapine à libération prolongée étaient en rémission, et 66 % et 47 % avaient répondu au traitement, respectivement (Figure 2). Il y a eu très peu de rechutes entre les semaines 8 et 32 dans les deux groupes de traitement.
Un point marquant de l'étude est que les patients ayant abandonné l'essai ont été considérés comme ayant un mauvais pronostic (c'est-à-dire regroupés avec des patients dont la maladie n'était ni en rémission ni en rechute). Une proportion plus élevée de patients ont interrompu le traitement dans le groupe quétiapine que dans le groupe eskétamine (40 % contre 23 %), un résultat qui pourrait refléter la durée plus courte des étourdissements et des effets secondaires de séparation associés au spray nasal d'eskétamine, ainsi que la durée plus longue de la sédation et de la prise de poids associées à la quétiapine à libération prolongée.
Il s'agissait d'un essai ouvert, ce qui signifie que les patients savaient quel type de médicament ils prenaient. Les évaluateurs qui ont mené les entretiens cliniques pour déterminer les scores de l'échelle de dépression de Montgomery-Eisenberg étaient des médecins locaux, et non du personnel à distance. Il n'existe pas de solution miracle aux importants biais d'aveuglement et d'anticipation qui peuvent survenir lors des essais de médicaments ayant des effets psychoactifs à court terme. Il est donc nécessaire de publier des données sur les effets des médicaments sur la fonction physique et la qualité de vie afin de garantir que la différence d'efficacité observée ne soit pas un simple effet placebo, mais qu'elle soit cliniquement significative.
Un paradoxe important de ces essais est que les antidépresseurs semblent entraîner une détérioration soudaine de l'humeur et augmenter les tendances suicidaires chez un petit nombre de patients. SUSTAIN 3 est une étude d'extension ouverte à long terme de l'essai de phase III SUSTAIN, dans laquelle un suivi cumulé de 2 769 patients – 4,3 % ont présenté un événement indésirable psychiatrique grave après plusieurs années. Cependant, d'après les données de l'essai ESCAPE-TRD, une proportion similaire de patients des groupes eskétamine et quétiapine ont présenté des événements indésirables psychiatriques graves.
L'expérience pratique avec le spray nasal d'eskétamine est également encourageante. Les risques de cystite et de troubles cognitifs restent théoriques. De même, l'administration des sprays nasaux en ambulatoire permet de prévenir leur surconsommation, ce qui améliore également les chances d'un suivi régulier. À ce jour, l'association de kétamine racémique ou d'autres substances pouvant donner lieu à un abus lors de l'utilisation du spray nasal d'eskétamine est rare, mais il est conseillé de surveiller cette possibilité de près.
Quelles sont les implications de cette étude pour la pratique clinique ? Le message le plus important est qu’une fois qu’un patient ne répond pas à au moins deux antidépresseurs, la probabilité d’obtenir une rémission complète en deux mois avec l’ajout de médicaments reste faible. Compte tenu du désespoir de certains patients et de leur résistance aux médicaments, la confiance dans le traitement peut facilement être ébranlée. Une personne atteinte de trouble dépressif majeur répond-elle aux médicaments ? Le patient est-il insatisfait sur le plan médical ? Cet essai de Reif et al. souligne la nécessité pour les cliniciens de faire preuve d’optimisme et de ténacité dans leur traitement, faute de quoi trop de patients sont sous-traités.
Si la patience est importante, la rapidité de prise en charge du trouble dépressif l'est tout autant. Les patients souhaitent naturellement se rétablir au plus vite. Comme les chances de bénéfice diminuent progressivement avec chaque échec du traitement antidépresseur, il convient d'envisager d'essayer d'abord le traitement le plus efficace. Si les seuls déterminants du choix d'un antidépresseur après l'échec d'une bithérapie sont l'efficacité et la sécurité, l'essai ESCAPE-TRD conclurait raisonnablement que le spray nasal d'eskétamine devrait être privilégié comme traitement de troisième intention. Cependant, le traitement d'entretien par spray nasal d'eskétamine nécessite généralement des visites hebdomadaires ou bihebdomadaires. Par conséquent, le coût et les inconvénients sont probablement des facteurs déterminants pour son utilisation.
Le spray nasal d'eskétamine ne sera pas le seul antagoniste du glutamate à entrer en pratique clinique. Une méta-analyse récente suggère que la kétamine racémique intraveineuse pourrait être plus efficace que l'eskétamine, et deux vastes essais comparatifs soutiennent l'utilisation de la kétamine racémique intraveineuse en phase ultérieure du traitement comme option pour les patients nécessitant une électroconvulsivothérapie. Elle semble contribuer à prévenir l'aggravation de la dépression et à reprendre le contrôle de la vie du patient.
Date de publication : 08/10/2023